Е.И. ДАНИЛОВА, О.Ю. ТРУСОВА, В.В. СУМЕНКО
ФГБОУ ВО «Оренбургский государственный медицинский университет» Минздрава России
В статье приведены результаты исследования клинической эффективности лечения острого риносинусита у 80 детей в возрасте 3–15 лет с применением Сиалора в качестве дополнения к комплексной терапии. Детям 1-й группы (основной) в дополнение к стандартной терапии был назначен Сиалор® без применения деконгестантов. Во 2-й группе (сравнения) в дополнение к стандартной терапии назначали деконгестанты, с исключением Сиалора. Эффективность лечения оценивали по данным клинического обследования. Показано, что включение в комплексное лечение Сиалора (протеинат серебра) повышает клиническую эффективность терапии острого риносинусита. На 4-й день после первого осмотра в 1-й группе по сравнению со 2-й отмечалось уменьшение заложенности носа по ВАШ более чем на 4 балла. Проявления ринореи в основной группе детей на 4-й день лечения снизились более чем на 2 балла по ВАШ по сравнению с контрольной группой. Также отмечалось улучшение качества сна у детей, получавших Сиалор®. Полученные результаты показали, что включение Сиалора (протеинат серебра) в схему лечения ОРС позволяет добиться более быстрого купирования симптомов интоксикации, заложенности носа, ринореи, восстановления обоняния, улучшения качества сна пациентов уже к 4-му дню от начала лечения.
Ключевые слова: острый риносинусит, дети, комплексное лечение.
Заболеваниями верхних дыхательных путей страдают, по данным разных авторов, от 25 до 50% детской популяции . При этом в структуре детской заболеваемости как в стационаре, так и в амбулаторной практике лидируют заболевания полости носа и околоносовых пазух. По данным литературы, за последние десять лет этот показатель вырос в три раза, а данная категория больных составляет от 15 до 36% пациентов оториноларингологических стационаров. В среднем около 5–15% взрослого населения и 5% детей страдают той или иной формой риносинусита. Так, по статистике, у детей младше 4 лет ежегодно регистрируется 2 случая риносинусита на 100 тыс. человек, а у подростков 12–17 лет – 18 случаев на 100 тыс. человек. Риносинусит (РС) как одна из форм инфекции верхних дыхательных путей – наиболее частая патология, с которой сталкивается врач-педиатр. Актуальность изучения проблемы риносинуситов обусловлена и тем, что основные симптомы этого заболевания: затруднение носового дыхания, лицевая и головная боль, гнойные выделения из носа, нарушение обоняния, кашель (в детском возрасте) – значительно отягощают общее состояние пациента. Кроме того, отмечается тенденция к затяжному течению синуситов, переходу процесса в хроническую форму, развитию грозных осложнений со стороны нижних дыхательных путей, внутричерепных и внутриорбитальных осложнений. Согласно классификации европейского согласительного документа EPOS-2012 (European Position Paper on Rhinosinusitis and Nasal Polyposis – Европейский консенсус по риносинуситам и назальным полипам), острый риносинусит (ОРС) подразделяется на вирусный ОРС (обычная «простуда»), поствирусный ОРС и бактериальный (ОБРС). Ведущим этиологическим фактором риносинуситов у детей являются вирусы: риновирусы, аденовирусы, респираторно-синцитиальный вирус, вирус парагриппа, коронавирус и др. Однако в подавляющем большинстве случаев регистрируется риновирусная (около 70%) или аденовирусная (около 15%) инфекция. В большинстве случаев вирусные риносинуситы протекают под маской острых респираторно-вирусных инфекций (ОРВИ) и не диагностируются врачами. Бактериальные риносинуситы обычно являются осложнением вирусных синуситов или ОРВИ. В среднем они составляют 5–7% случаев от всех риносинуситов и вызываются чаще всего следующими возбудителями: Strepto coccus pneumoniae, Haemophilus influen zae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylo coccus aureus (у детей младшего возраста), представленными как монофлорой, так и бактериальными ассоциациями.
Риносинусит как одна из форм инфекции верхних дыхательных путей – наиболее частая патология, с которой сталкивается врач-педиатр. основные симптомы этого заболевания: затруднение носового дыхания, лицевая и головная боль, гнойные выделения из носа, нарушение обоняния, кашель (в детском возрасте) – значительно отягощают общее состояние пациента
В последние годы участились случаи диагностики риносинуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergillus, а выраженность клинических проявлений зависит от иммунного статуса пациента. Кроме непосредственно инфекционных агентов, вызывающих воспалительные изменения слизистой оболочки полости носа и околоносовых пазух, существуют предрасполагающие факторы: переохлаждение, механические или химические раздражения слизистой, нарушения неспецифической резистентности и иммунологической реактивности, анатомические особенности развития полости и придаточных пазух носа, наличие гипертрофированных аденоидных вегетаций, аллергия, которые могут не только предрасполагать к развитию острого инфекционного РС, но и модифицировать его течение.
Слизистая оболочка полости носа как часть системы дыхательных путей первой встречает атаку инфекционного начала и взаимодействует с антигеном.
Респираторные вирусы путем клеточной адгезии повреждают слизистую оболочку верхних дыхательных путей.
В результате воздействия вирусов эпителий полости носа и околоносовых пазух становится рыхлым, гибнут реснички мерцательного эпителия, развивается отек слизистой оболочки и воспаление. Как следствие, возникает нарушение аэрации синусов, застой секрета слизистых желез, изменение pH, нарушение обмена веществ в слизистой оболочке, нарушение мукоцилиарного клиренса и скопление серозного экссудата в просвете околоносовых пазух. Из-за снижения скорости биения ресничек (нарушение мукоцилиарного транспорта) увеличивается время контакта патогенных бактерий со слизистой оболочкой, что способствует бактериальному инфицированию. Это обычно проявляется в виде эпизодов заболевания в течение одного года, но может наблюдаться и полное разрешение симптомов между эпизодами болезни, что является критерием рецидивирующего острого риносинусита. ОРС констатируется при длительности сохранения симптомов заболевания менее 10 дней, поствирусный ОРС – в том случае, если наблюдается усиление симптомов заболевания после 5-го дня или сохранение симптомов более 10 дней, но с общей продолжительностью менее 12 недель. Согласно документу EPOS-2012, при наличии как минимум 3 симптомов можно заподозрить бак териальный риносинусит, характеризующийся бес цветными выделениями (больше с одной стороны) и гнойным секретом в полости носа, выраженной болью в области лица (больше с одной стороны), лихорадкой (>38 ºС), повышением скорости оседания эритроцитов (СОЭ)/уровня С-реактивного белка, «двумя волнами» – ухудшением после исходно более легкой фазы заболевания.
Результаты клинических исследований последних лет свидетельствуют о том, что, несмотря на успехи и достижения практической медицины, тенденция к уменьшению заболеваемости риносинуситами не прослеживается. Основное внимание при лечении острого риносинусита должно быть сосредоточено на предупреждении перехода острого процесса в хронический риносинусит, на профилактике возможных осложнений, устранении этиологических факторов заболевания. Для этого используется комплексная терапия, которая включает в том числе применение местных антисептиков. Одним из таких препаратов является Сиалор®, который обладает антисептическим, вяжущим и противовоспалительным действием, что подтверждено международными и отечественными исследованиями. Это препарат серебра, который связывается с ДНК бактерий и препятствует их размножению на слизистых оболочках в условиях местного применения. Механизм действия протеината серебра основан на том, что ионы серебра осаждают белки и образуют защитную пленку на поврежденной слизистой оболочке, которая способствует уменьшению чувствительности нервных окончаний и сужению кровеносных сосудов (это приводит к уменьшению отека). Ионы серебра также подавляют размножение различных бактерий, активны в отношении грамположительных и грамотрицательных микроорганизмов (S. аureus, S. cereus, C. albicac, P. auruginosa, A. niger, S. abony и др. ).
Ведущим этиологическим фактором рино- синуситов у детей являются вирусы: риновирусы, аденовирусы, респираторно-синцитиальный вирус, вирус парагриппа, коронавирус и др. однако в подавляющем большинстве случаев регистрируется риновирусная (около 70%) или аденовирусная (около 15%) инфекция в связи с высокой распространенностью риносинуси- та среди всех возрастных категорий, особенно среди детей, обусловлена актуальность проблемы выбора рациональной терапии.
В связи с высокой распространенностью риносинусита среди всех возрастных категорий, особенно среди детей, обусловлена актуальность проблемы выбора рациональной терапии.
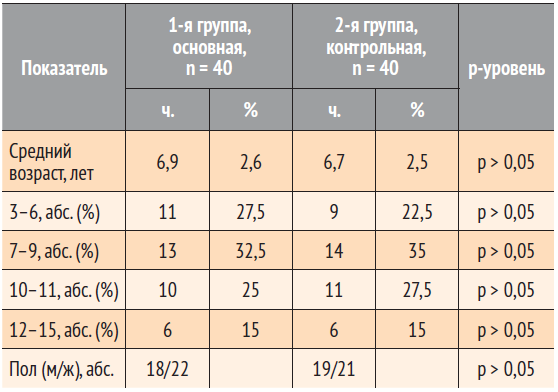
Таблица. Характеристика пациентов, участвующих в исследовании
Цель: доказать эффективность и безопасность при- менения сиалора для лечения острого риносинусита у детей в качестве дополнения к комплексной терапии.
Материалы и методы
Под нашим наблюдением находилось 80 детей в возрасте от 3 до 15 лет с диагнозом острого риносинусита (ОРС). Все больные на первичном приеме предъявляли жалобы на общую слабость, повышение температуры до субфебрильных цифр, нарушение носового дыхания, вплоть до полной заложенности носа у 52 больных (65,0%), обильные выделения из носа (у 83,7% пациентов), снижение обоняния отмечали 68,8% детей, из них 6,3% указывали на его полное отсутствие. Во время первого визита к оториноларингологу у всех детей наблюдались выраженные явления острого риносинусита. Наличие данных клинических симптомов послужило основными критериями включения в исследование. Родители или законные представители подписывали информированное согласие на участие ребенка в исследовании.
В последние годы участились случаи диагностики риносинуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergillus, а выраженность клинических проявлений зависит от иммунного статуса пациента
Критериями невключения в исследование были дети с обострением хронических заболеваний, протекающих с синдромом бронхита или признаками обострения бронхиальной астмы, с признаками острой пневмонии, наличием непереносимости отдельных компонентов препарата.
Согласно принципам рандомизации, все дети после осмотра в первые сутки заболевания были разделены на две группы. Обе группы были полностью сопоставимы по возрасту, полу и клиническим проявлениям заболевания, выявленным при первом осмотре (табл. ).
В первую (основную) группу вошли 40 пациентов, которым после первого осмотра была назначена комплексная базисная терапия без применения деконгестантов с включением противовирусных препаратов, препаратов для ирригационной терапии, иммуномодуляторы в стандартных возрастных дозировках, а также в качестве дополнения к комплексной терапии Сиалор® (протеинат серебра). Производитель: АО «НПК Эхо», «ПФК Обновление» (Россия). Сиалор® закапывали в носовые ходы по 1–2 капли 3 раза в день в течение 7 дней.
Вторую группу (контрольную) составили также 40 пациентов, которые получали терапию, аналогичную детям основной группы, за исключением Сиалора, но с включением деконгестантов.
В ходе наблюдения был проведен анализ оценки пациентами (их родителями) эффективности и удобства применения схемы лечения с использованием визуально-аналоговой шкалы (ВАШ). Оценка заложенности носа, ринореи и снижения обоняния проводилась с использованием 10-балльной ВАШ: 0 баллов – отсутствие симптома, 10 баллов – максимальная выраженность симптома, а оценка ночного и дневного сна по 4-балльной. Точками оценки состояния пациентов и динамики терапии служили осмотры в 1, 4, 7 и 10-е сутки терапии. Родители или сами пациенты заполняли индивидуальный дневник наблюдения для внесения данных по заболеванию.
Статистическая обработка результатов проводилась на персональном компьютере с помощью программы Statistica, версия 10.0. Анализ полученных данных проводился с помощью параметрических и непараметрических методов статистики, с представлением средней арифметической (М), моды. Для оценки распределения качественных признаков в группах применялся частотный анализ. Межгрупповые различия при сравнении частот выявлялись по критерию χ2 Пирсона. Величина ошибки первого рода (α) была установлена при p = 0,05. Определялся показатель отношения шансов и доверительный интервал.
Результаты и обсуждения
Затруднение носового дыхания у пациентов по пока- зателям ВАШ, до начала лечения было сопоставимо в обеих группах и составило в основной группе 8,0 балла (мода – 8), в контрольной группе – 7,9 балла (мода – 8).
При осмотре на 4-й день от начала терапии более выраженная положительная динамика отмечалась в основной группе детей – 4,4 балла (мода – 4) по сравнению с контрольной группой – 5,9 балла (мода – 6) (ОШ = 10,3; ДИ = 3,6–29,8; χ2 = 18,8; р < 0,001).
Основное внимание при лечении острого риносинусита должно быть сосредоточено на предупреждении перехода острого процесса в хронический риносинусит, на профилактике возможных осложнений, устранении этиологических факторов заболевания. Для этого используется комплексная терапия, которая включает в том числе применение местных антисептиков
К 7-му дню улучшение носового дыхания больше чем на 5 баллов по показателям ВАШ достоверно чаще отмечалось в основной группе по сравнению с контрольной (ОШ = 13,8; ДИ = 4,7–40,3; χ2 = 24,2; р < 0,001). На 10-й день лечения в основной группе среднее значение составило 0,4 балла (мода – 0), в контрольной группе – 2,5 балла (мода – 2), при этом в основной группе по сравнению с контрольной группой достоверно чаще отмечалось снижение показателя ВАШ более чем на 6 баллов (ОШ = 19,7; ДИ = 6–64,3; χ2 = 27,6; р < 0,001) по отношению к первому дню осмотра (рис. 1 ) . Оценка выраженности ринореи в первый день осмотра не имела достоверных различий по ВАШ, среднее значение составило 9,1 балла (мода – 9) в основной группе и 9,0 балла (мода – 8) в контрольной группе. На 4-й день лечения проявления ринореи в основной группе детей – 6,5 балла (мода – 6) и 7,3 балла (мода – 7) в контрольной группе, при этом у детей основной группы по сравнению с контрольной группой регистрируется достоверное снижение более чем на 2 балла по ВАШ (ОШ = 12,2; ДИ = 3,6–40,8; χ2 = 18,1; р < 0,001). На 7-й день в основной группе по сравнению с контрольной отмечалось достоверное уменьшение ринореи более чем на 6 баллов по показателям ВАШ (ОШ = 10,5; ДИ = 3,7–29,8; χ2 = 20,1; р < 0,001).Рисунок 1. Динамика затрудненного носового дыхания у детей (оценка по балльной шкале ВАШ)
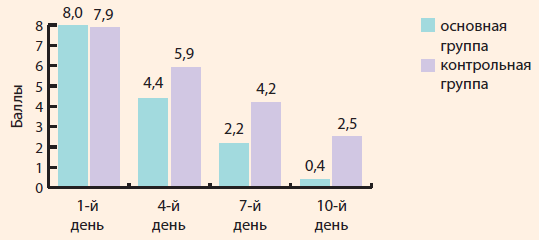
Рисунок 2. Динамика ринореи у детей (оценка по балльной шкале ВАШ)
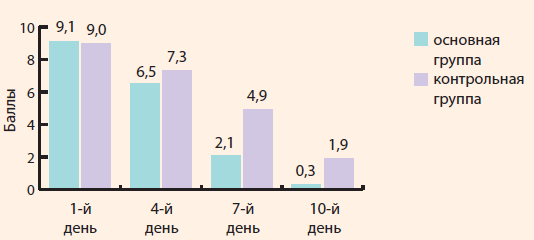
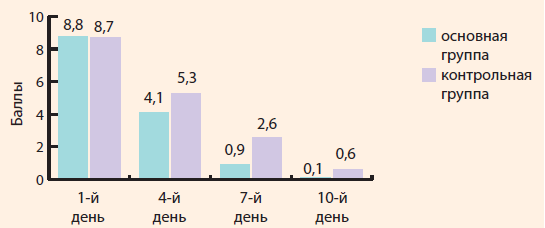
На 10-й день лечения в основной группе среднее значение составило 0,3 балла (мода – 0), в контрольной группе – 2,2 балла (мода – 2), при этом в основной группе по сравнению с контрольной достоверно чаще отмечалось снижение показателя ВАШ более чем на 7 баллов (ОШ = 6,9; ДИ = 2,5–19,1; χ2 = 13,4; р = 0,001) по отношению к первому дню осмотра (рис. 2). В ходе исследования проводился опрос родителей и исследуемых о влиянии ринореи или заложенности носа на сон ребенка. Ответы оценивались по 4-балльной шкале, где 0 баллов – для ответов «ночью не просыпается», а 4 балла – для ответов «практически не спит». В связи с высокой распространенностью риносинусита среди всех возрастных категорий, особенно среди детей, обусловлена актуальность проблемы выбора рациональной терапии Оценка качества сна показала, что на момент начала заболевания сравниваемые группы не имели достоверных отличий. Качество дневного сна по ВАШ в 1-й группе до начала лечения составило 3,2 балла (мода – 3), во 2-й группе – 3,1 балла (мода – 3), ночного сна – 3,1 балла (мода – 3) и 3,0 балла (мода – 3) соответственно. На 4-й день от начала лечения отмечался более длительным по времени дневной сон в основной группе детей – 1,6 балла (мода – 2) по сравнению с контрольной группой – 2,4 балла (мода – 2) (ОШ = 5,6; ДИ = 2,1–14,6; χ2 = 11,4; р = 0,001) и ночной сон – 1,2 балла (мода – 1) и 2,2 балла (мода – 2) (ОШ = 4,9; ДИ = 1,9–12,7; χ2 = 9,9; р = 0,002) соответственно. На 7-й день в основной группе по сравнению с контрольной чаще отмечалось улучшение дневного и ночного сна более чем на 2 балла по показателям ВАШ (ОШ = 12,4; ДИ = 4,3–36,3; χ2 = 22,3; р < 0,001) и (ОШ = 7; ДИ = 2,6–18,5; χ2 = 14,5; р < 0,001) соответственно. На 10-й день лечения в основной группе среднее значение дневного сна составило 0,4 балла (мода – 0), в контрольной группе – 1,3 балла (мода – 1), при этом в основной группе по сравнению с контрольной достоверно чаще отмечалось снижение показателя ВАШ более чем на 3 балла (ОШ = 7,9; ДИ = 2,9–21,4; χ2 = 16,2; р < 0,001) по отношению к первому дню осмотра. Показатель ночного сна по ВАШ в основной группе составил 0,2 балла (мода – 0), во 2-й группе – 1,0 балла (мода – 1), при этом в основной группе по сравнению с контрольной достоверно чаще отмечалось снижение показателя ВАШ более чем на 4 балла (ОШ = 16,2; ДИ = 5,4–48,9; χ2 = 26,5; р<0,001) по отношению к первому дню осмотра (рис. 3). < < На основании вышеизложенных данных можно сделать вывод о том, что включение раствора протеината серебра в стандартную терапию ОРС позволяет снизить заложенность носа ребенка и улучшить качество дневного и ночного сна. Снижение обоняния в первый день осмотра имело высокие показатели по шкале ВАШ в обеих группах, среднее значение составило 9,1 балла (мода – 9) в основной группе и 9,0 балла (мода – 8) в контрольной группе. На 4-й день лечения заболевания средний показатель снижения обоняния в основной группе детей составил 6,5 балла (мода – 6) и 7,3 балла (мода – 7) в контрольной группе, при этом у детей основной группы по сравнению с контрольной регистрируется достоверное снижение более чем на 3 балла по ВАШ (ОШ = 19,5; ДИ = 6,2–61,1; χ2 = 29; р < 0,001). На 7-й день в основной группе по сравнению с контрольной отмечалось достоверное повышение показа теля снижения обоняния более чем на 6 баллов по ВАШ (ОШ = 18,7; ДИ = 5,5–63,7; χ2 = 25,5; р < 0,001). На 10-й день лечения в основной группе среднее значение снижения обоняния составило 0,1 балла (мода – 0), в контрольной группе – 0,6 балла (мода – 1), при этом восновной группе по сравнению с контрольной группой достоверно чаще отмечалось снижение показателя ВАШ более чем на 8 баллов (ОШ = 25,6; ДИ = 6,6–98,8; χ2 = 28,2; р < 0,001) по отношению к первому дню осмотра (рис. 4).
Рисунок 3. Динамика выраженности дневного и ночного сна у детей в основной и контрольной группах (оценка по 4-балльной шкале ВАШ)
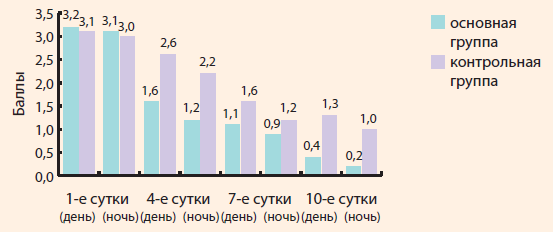
Рисунок 4. Динамика снижения обоняния у детей (оценка по балльной шкале ВАШ)
Включение Сиалора (протеинат серебра) в схему лечения ОРС позволяет добиться более быстрого купирования симптомов интоксикации, заложенности носа, ринореи, восстановления обоняния, улучшения качества сна пациентов уже к 4-му дню от начала лечения. А к 10-му дню наступило полное клиническое выздоровление
Полученные результаты показали, что включение Сиалора (протеинат серебра) в схему лечения ОРС позволяет добиться более быстрого купирования симптомов интоксикации, заложенности носа, ринореи, восстановления обоняния, улучшения качества сна пациентов уже к 4-му дню от начала лечения. А к 10-му дню наступило полное клиническое выздоровление. Побочные реакции и нежелательные эффекты при его применении не регистрировались.
Таким образом, использование Сиалора в комплексной терапии ОРС показало хорошую эффективность. Препарат, обладающий антисептическим, вяжущим действием, хорошо переносится и безопасен для детей, удобен в применении.
Заключение
Проведенное нами исследование выявило выраженную клиническую эффективность раствора протеината серебра при включении его в комплексную терапию острого риносинусита.В ходе исследования было установлено, что Сиалор® способствует более быстрому купированию симптомов острого риносинусита в целом, эффективному купированию отека слизистой оболочки полости носа, улучшению качества носового дыхания, что позволяет повысить качество дневного и ночного сна ребенка.
Комплексная терапия с протеинатом серебра ускоряет процессы выздоровления и сокращает продолжительность болезни в среднем на 3 суток. Раствор протеината серебра хорошо переносится детьми, безопасен и на сегодняшний день может быть рекомендован к применению у детей с острым риносинуситом в составе комплексной терапии.
ЛИТЕРАТУРА
- Богомильский М. Р. , Гаращенко Т. И. , Шишмарева Е. В. Элиминационная терапия в лечении аденоидита у детей с острым сину- ситом. Вестник оториноларингологии, 2004, 4: 46–47.
- Карпова Е. П. Рациональность антибактери- альной терапии при синуситах у детей. Успехи теоретической и клинической медицины, 2003, 5: 253–256.
- Богомильский М. Р. , Страчунский Л. С. Антибактериальная терапия синуситов у детей. Детский доктор, 2001, 1: 4–5.
- Косяков С. Я. , Пискунов Г. З. , Атанесян А. Г. Совре- менная диагностика и лечение отитов и рино- синуситов согласно международным стандар- там. Учебное пособие для врачей. М. , 2007: 20–33. /
- Рязанцев С. В. , Науменко Н. Н. , Захарова Г. П. Принципы этиопатогенетической терапии острых риносинуситов. Методические реко- мендации. СПб. , 2005.
- Fokkens W, Lund V, Mullol J et al. European position paper on rhinosinusitis and nasal polyps 2012 (EP3 OS). Rhinology, 2012, 50(23): 1–299.
- Fokkens W, Lund V, Mullol J, European Position Paper on Rhinosinusitis and Nasal Polyps Group. EP3OS 2007: European position paper on rhinosinusitis and nasal polyps 2007. Rhinology, 2007, 45(2): 97–101.
- Lund VJ. Bacterial sinusitis: etiology and surgical management. Pediatr Infect Dis J, 1994, 13(1), Suppl. 1: 58–63.
- Лопатин А. С. Ринит. М. : Литтерра, 2010: 122, 126–127. /Lopatin AS. Rhinitis. M. : Litterra, 2010: S122, 126–127.
- Рязанцев С. В. , Кочеровец В. И. Этиопатогенетическая терапия заболеваний верхних дыхательных путей и уха. Методические рекомендации. СПб. , 2008. 120 с.
- Пухлик С. М. Носовой душ. Что это такое? Здоров'я Украϊни, Риноларингологiя. Конспект лiкаря, 2008, С. 59.
Сведения об авторах
- Данилова Елена Ивановна – к.м.н., доцент кафедры педиатрии, ФГБОУ ВО «Оренбургский государственный медицинский университет» Минздрава России, Оренбург
- Трусова Оксана Юрьевна – к.м.н., доцент кафедры педиатрии, ФГБОУ ВО «Оренбургский государственный медицинский университет» Минздрава России, Оренбург
- Суменко Владимир Валерьевич – к.м.н., доцент кафедры педиатрии, ФГБОУ ВО «Оренбургский государственный медицинский университет» Минздрава России, Оренбург






